Biologic Commonalities between Mental Illness and Addiction (2013)
Abstract
Epidemiologic studies indicate that co-occurring substance use disorders and psychiatric disorders are frequently found in clinical practice. From a neurobiologic perspective, what do these two seemingly different groups of disorders have in common? Currently, several hypotheses are postulated to explain the high rates of comorbidity. Chronic alcohol and drug use may lead to neuroadaptation in the biologic systems mediating psychiatric disorders. Conversely, co-occurring psychiatric and substance use disorders (SUDs) may represent phenotypic expressions of common premorbid neurobiologic abnormalities. Similar alterations in the dopamine-mediated reward system and various neurotransmitter systems including glutamate, γ-aminobutyric acid, and serotonin are found in both SUDs and numerous psychiatric disorders. Stress and chronic distress with the resultant activation of the hypothalamic-pituitary-adrenal axis and stress system has also been implicated in the pathophysiology of both psychiatric disorders and SUDs. Better understanding the commonalities between the two groups of disorders should lead to more efficacious treatments and targeted prevention strategies.
Epidemiologic survey studies (the National Comorbidity Survey, the Epidemiologic Catchment Area study, and the National Epidemiological Survey on Alcohol and Related Conditions [NESARC]) have emphasized the prevalence of comorbid psychiatric and substance use disorders (SUDs) in community samples of adults. The most recent and largest (N>43,000) comorbidity study to date, NESARC, found strong associations between alcohol dependence and other SUDs and mood, anxiety, and personality disorders.1 As demonstrated in Figure 1,2 statistically significant positive associations were found between almost all drug use disorders and mood and anxiety disorders.3
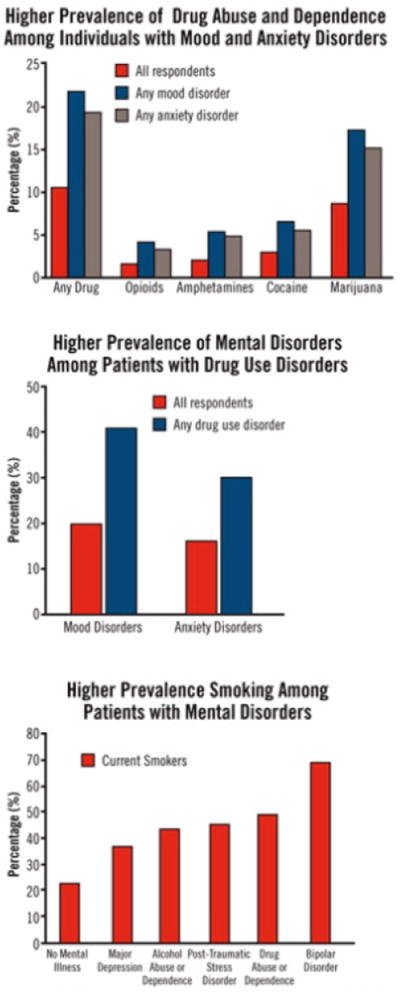
OVERLAPPING CONDITIONS: SHARED VULNERABILITY2
Because mood disorders increase vulnerability to drug abuse and addiction, the diagnosis and treatment of the mood disorder can reduce the risk of subsequent drug abuse. Because the inverse may also be true, the diagnosis and treatment of drug use disorders may reduce the risk of developing other mental illnesses, and if they do occur, lessen their severity or make them more amenable to effective treatment. Finally, >40% of the cigarettes smoked in the United States are smoked by individuals with a psychiatric disorder, such as major depressive disorder, alcoholism, posttraumatic stress disorder, schizophrenia, or bipolar disorder. Smoking by patients with mental illness contributes greatly to their increased morbidity and mortality.
Comorbidity: Addiction and Other Mental Illnesses. Research Report Series. US Department of Health and Human Services. National Institute of Health. National Institute on Drug Abuse. December 2008. NIH publication 08-5771. Reprinted with permission from the National Institute on Drug Abuse. Copyright 2008.
[zdroj zde]
Česko zaznamenalo najväčší nárast v užívaní antidepresív
Globálna spotreba antidepresív sa za posledné dve desaťročia dramaticky zvýšila. Česká republika zaznamenala medzi rokmi 2000 až 2020 najväčší nárast užívania antidepresív z 18 vybraných európskych krajín. Čo je príčinou tak strmého nárastu? Môže za to COVID, alebo existujú iné príčiny? A existuje vôbec nejaká spojitosť medzi šťastím a užívaním antidepresív?
Krátka odpoveď je áno. Zo získaných údajov nevyplýva, že šťatnejší ľudia konzumujú menej antidepresív. Naznačujú však, že antidepresíva prispievajú k pocitu šťastia a sú účinné v liečbe depresií a úzkostí. Island, jedna z najšťastnejších krajín sveta, mal napríklad v roku 2020 najvyššiu spotrebu antidepresív v Európe. Švédsko, ktoré je šieste v rebríčkoch šťastných krajín, malo súčastne štvrtú najvyššiu spotrebu antidepresív.
Čo teda môže za tak vysoký nárast? Pravdepodobne ide o zlepšenie pri rozpoznávaní symptómov depresie, zlepšenie dostupnosti nových antidepresív s nižším množstvom nežiadúcich účinkov, zlepšenie v prístupe pacientov a praktických lekárov voči antidepresívam, dostupnosť nových terapií, vývoj pokynov pre správnu klinickú prax a rozšírenie počtu ochorení, pre ktoré je vhodné použitie antidepresív.
Posuzování invalidity u ohrožených skupin
Národní ekonomická rada vlády (NERV) upozornila premiéra Petra Fialu a ministry, že současná mimořádná valorizace důchodů velmi málo pomáhá seniorům s nízkými důchody a těm, kteří žijí sami a na které nejvíce dopadá zdražování. Důvodem je, že se vůbec nezvyšuje základní výměra důchodu, ale pouze ta procentní.
Procentní výměra důchodu se stanoví procentní sazbou odpovídající délce doby pojištění. Duševně nemocní v 1. stupni invalidity, kteří onemocněli v mládí a neměli možnost si zvýšit procentní výměru prací, pak patří do nejvíce ohrožené skupiny. Snažíme se proto o přehodnocení systému posuzováni invalidity u skupin, které by mohly být nejvíce ohrožené.
Na problém upozornil web České důchody.
Dokumentární cyklus Péče o duši

Jak se cítí lidé s duševními obtížemi? A jak jejich diagnózy vidí odborní pracovníci? Nejen na tyto otázky hledá odpověď nový dokumentární cyklus České televize Péče o duši. Devět autorských filmů divákům přiblíží realitu života s duševním onemocněním prostřednictvím příběhů lidí, kteří jej překonali a umí s ním plnohodnotně žít.
„I díky pandemii jsme si najednou všichni uvědomili, jak jsme křehcí a že o duši je potřeba aktivně pečovat,“ vysvětluje producentka. „Dlouho jsme hledali klíč k tématu. Nejdříve jsme chtěli postupovat podle diagnóz, nakonec jsme si ale uvědomili, že diagnóza není podstatná, je to jen taková nálepka, a vycházeli jsme z toho, jak kterákoliv duševní nemoc ovlivňuje náš život. Jaký má vliv na naši práci, vztahy, rodinu. Příběhy, které s námi diváci, kteří se ozvali na naši výzvu, sdíleli, byly autentické a silné. A tak jsme zaznamenávali v první řadě tyto příběhy.“
Desátý říjen je Světový den duševního zdraví!

Adolescent cannabis use and adult psychoticism: A longitudinal co-twin control analysis using data from two cohorts (2021)
Observational studies have repeatedly linked cannabis use and increased risk of psychosis. We sought to clarify whether this association reflects a causal effect of cannabis exposure or residual confounding. We analyzed data from two cohorts of twins who completed repeated, prospective measures of cannabis use (N = 1544) and cannabis use disorder symptoms (N = 1458) in adolescence and a dimensional measure of psychosis-proneness (the Personality Inventory for DSM-5 Psychoticism scale) in adulthood. Twins also provided molecular genetic data, which were used to estimate polygenic risk of schizophrenia. Both cumulative adolescent cannabis use and use disorder were associated with higher Psychoticism scores in adulthood. However, we found no evidence of an effect of cannabis on Psychoticism or any of its facets in co-twin control models that compared the greater-cannabis-using twin to the lesser-using co-twin. We also observed no evidence of a differential effect of cannabis on Psychoticism by polygenic risk of schizophrenia. Although cannabis use and disorder are consistently associated with increased risk of psychosis, the present results suggest this association is likely attributable to familial confounds rather than a causal effect of cannabis exposure. Efforts to reduce the prevalence and burden of psychotic illnesses thus may benefit from greater focus on other therapeutic targets. (PsycInfo Database Record (c) 2021 APA, all rights reserved).
[zdroj zde]